por estar mergulhado em um lago mágico por sua mãe. Ela segurou-o pelo calcanhar,
que não estava imerso, e mais tarde morreu por uma flecha em seu calcanhar.
Embora as lesões nesta área deve ter sido conhecido por mais de 2.000 anos, foi
primeiro relatada na literatura médica por Ambroise Paré apenas 400 anos atrás.
O Tendão de Aquiles é o maior tendão do corpo humano, e sua ruptura espontânea é um evento relativamente raro, sendo mais frequente em adultos saudáveis na faixa dos 30-50 anos de idade. A lesão costuma estar localizada 2-5cm superiormente à inserção calcânea do tendão. Falta de condicionamento físico, idade avançada e exercícios extenuantes são fatores de risco significativos, mas a ruptura também pode decorrer de traumas diretos ou como resultado final de um longo processo de tendinite.
Figura 1- Mecanismo de lesão
A sintomatologia dos casos agudos aparece imediatamente após uma manobra de dorsiflexão forçada, no arranque da marcha ou corrida.
Figura 2- Tendão de Aquiles
Figura 3- Ruptura completa do tendão de Aquiles
Exame do Paciente
A maioria dos pacientes relata uma sensação súbita de estiramento e dor intensa na panturrilha ou no calcanhar. O paciente é incapaz de correr, subir degraus, ficar na ponta dos dedos ou contrair com força a musculatura flexora plantar.
Antecedentes de dor na mesma região podem ser indícios de lesões ou vulnerabilidade prévia do tendão. É importante lembrar que o uso de corticóides injetáveis ou fluoroquinolonas (p.ex.: ciprofloxacin, levofloxacin) podem resultar em enfraquecimento tendinoso.
Ao exame físico, o edema da panturrilha pode ser evidente. Nos casos com ruptura completa, pode-se sentir um ‘vazio’ palpável no trajeto do tendão de Aquiles, cerca de 2-5cm acima do seu local de inserção.
Figura 4
O diagnóstico clínico é fácil pela presença de uma solução de continuidade na massa do tendão, pela teste de Thompson positiva (não ocorre movimentação do pé quando se comprime a panturrilha estando o paciente em decubito prono), pela incapacidade de se elevar na ponta do pé e pelo exagêro de dorsiflexão do pé acometido.
Os principais diagnósticos diferenciais incluem tendinite do Aquiles, fratura ou estiramentos na região maleolar, lesão do ligamento calcaneofibular ou talofibular, estiramento do gastrocnêmio, artropatias inflamatórias.
Exames Complementares
Exames laboratoriais não são de muita utilidade. A radiografia pode evidenciar edema de partes moles, aumento da dosiflexão no nível do tornozelo, calcificações, fraturas por avulsão do calcâneo ou metaplasia óssea, mas o exame é mais útil para eliminar lesões, anomalias e fraturas ósseas concomitantes.
A ultrassonografia e a ressonância nuclear magnética (RNM) ajudam a confirmar o diagnóstico, especialmente em pacientes com rupturas parciais.
Fase Aguda
O tipo de abordagem (cirúrgica ou conservadora) deve ser determinado individualmente – por exemplo, o tratamento cirúrgico não é muito recomendado para pacientes idosos ou mais sedentários.
O objetivo da cirurgia é restaurar a continuidade do tendal e permitir que o paciente recupere sua funcionalidade. A intervenção está indicada em rupturas agudas, grandes rupturas parciais ou rupturas recorrentes.
Existem inúmeras abordagens e técnicas cirúrgicas, tanto abertas quanto fechadas (percutâneas). As vantagens da cirurgia estão no menor índice de recorrência da ruptura, na maior percentagem de pacientes capazes de retornar às suas actividades desportivas, e um retorno maior da força e da resistência do tendão. As desvantagens incluem necessidade de hospitalização, custos, complicações relacionadas à ferida cirúrgica, aderências e risco de lesão nervosa.
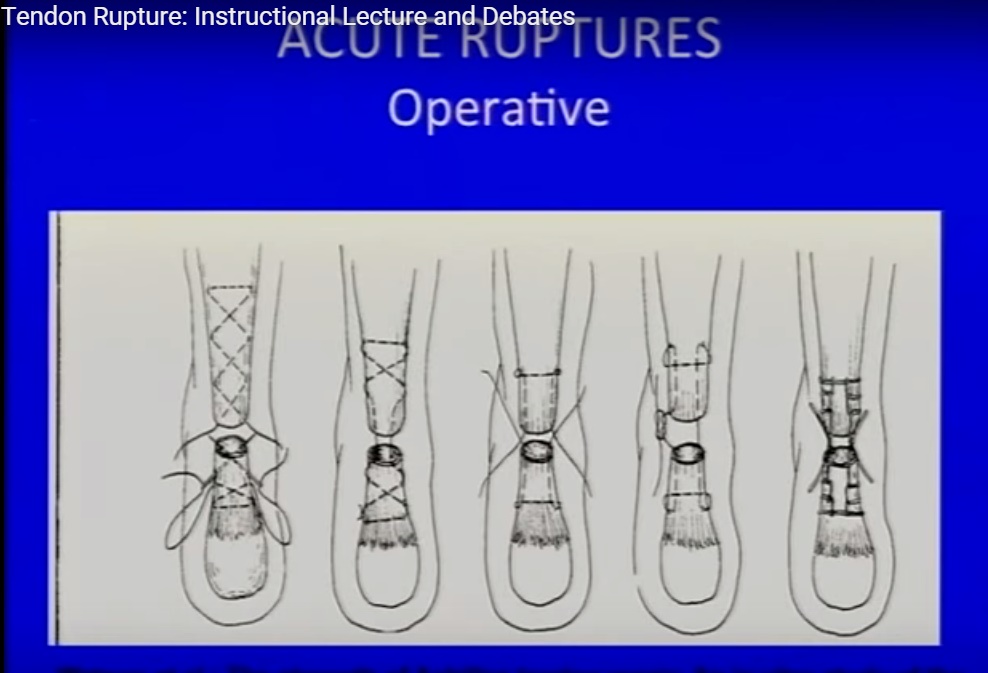
Orthopaedicprinciples.com
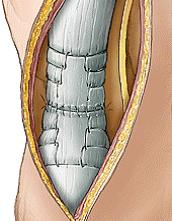
Figura 7 - Aspecto final da sutura.
As opções não-cirúrgicas para tratamento do RTA na fase aguda estão indicadas para pacientes idosos, muito sedentários ou portadores de doenças sistêmicas (p.ex.: diabetes, vasculopatias, neuropatias) ou dermatopatias locais. A imobilização do membro afetado em ligeira flexão plantar deve ser mantida por 6-10 semanas. Após este período, o tornozelo pode ser gradualmente colocado em dorsiflexão por um período adicional de 4-6 semanas, quando então se permite que o paciente deambule. A fisioterapia também pode ser iniciada nessa fase.
As vantagens do tratamento conservador incluem ausência de complicações relacionadas à ferida operatória e à administração de anestésicos, baixo custo e menor morbidade. As desvantagens incluem recorrências mais comuns (até 40% dos pacientes tratados) e maior dificuldade no reparo cirúrgico (nos casos recorrentes).
Fase de Recuperação
Uma vez retirada a tala de imobilização, o paciente pode iniciar com movimentos passivos no tornozelo e nas articulações subtalares. Após duas semanas, são adicionados exercícios de resistência progressiva e treinos de marcha por cerca de 10 semanas. Após 4-6 meses, o paciente está apto a retornar a todas as suas actividades habituais.
A recuperação depende bastante da qualidade do programa de reabilitação, da motivação do paciente e da intensidade de actividade desejada. Deve-se ter em mente que, após tratamentos conservadores, o índice de recorrência da RTA pode chegar a 40%.
REABILITAÇÃO: após a cirurgia o paciente sai imobilizado. Deve-se respeitar o período de segurança de cicatrização tecidual do tendão suturado (6 a 8 semanas) antes de iniciar um trabalho de fortalecimento e flexibilidade. Durante este período, e se a imobilização for removível, é indispensável o uso de medidas analgésicas e controle de edema (crioterapia, eletroterapia, terapias manuais). O fisioterapeuta não está impedido de movimentar o tornozelo em flexão plantar e dorsiflexão, a movimentação e ligeira tração no tendão suturado favorecem o correto alinhamento das fibras de colágeno tornando o tendão mais resistente. O uso do Ultrasom de 1Mhz auxilia nesta reorganização do tecido e no cuidado com a cicatriz cirúrgica.
Passado o período de segurança inicia-se a descarga de peso progressiva e retirada das muletas. De acordo com a tolerância do paciente inicia-se o ganho de movimento, com os alongamentos, e fortalecimento da musculatura de todo o tornozelo. Por fim, e no caso de um atleta, são muito importantes os treinos de pliometria e proprioceptivo, tudo de acordo com o gesto de cada desporto. A reabilitação total leva normalmente de 4 a 5 meses, mas não se prenda a este tempo, cada paciente é único!
Figura 8 - Treino proprioceptivo.
Protocolo acelerado de reabilitação
Os pacientes do grupo ACE fizeram uso de uma órtese comercial removível tipo “robofoot” (bota imobilizadora Robofoot Nova Geração, Empresa Salvapé, São Paulo, Brasil) posicionada no tornozelo em posição neutra (Figura 9).
Após duas semanas de pós-operatório os sujeitos do grupo ACE foram submetidos a seis semanas de reabilitação .
As actividades do protocolo de reabilitação consistiram de (1) exercícios de flexibilidade, que envolveram a mobilização do tornozelo para ganho de amplitude de movimento, (2) exercícios de resistência muscular localizada com o uso de bandas elásticas (thera-band®, Empresa Thera-Band Band Europe GmbH, Alemanha) para aumento da resistência, e (3) aumento da sobrecarga através da mudança da banda elástica para ganho de força. Todos pacientes foram submetidos à mesma progressão.
A partir da 4ª semana de reabilitação (6ª semana de pós-operatório), foi acrescentado exercício resistido com faixa elástica (thera-band® vermelha) para os movimentos de eversão, inversão, plantiflexão, dorsiflexão, com duas séries de 15 repetições cada com uma sobrecarga correspondente a 5% do peso corporal. Até o final da 4 a semana de reabilitação, a força aplicada ao tornozelo durante os exercícios passivos de dorsiflexão foi determinada pelos valores obtidos na dinamometria transoperatória.
Na 5ª e 6ª semanas foram mantidas as séries, repetições e os movimentos, enquanto a carga foi aumentada para 10% do peso corporal por meio da utilização de uma thera-band® preta. A graduação da thera-band® foi baseada em tabela retirada do catálogo eletrônico da thera-band®, sendo que para cada “x” cm de estiramento da banda elástica corresponde a uma carga de “n” kg, que depende da cor da thera-band ®, espessura e o quanto a thera-band® é distendida.
A carga utilizada de 5% na 4ª e 10% na 5ª e 6ª semanas foi definida pelos pesquisadores, pois não foram encontrados dados na literatura relacionada à reabilitação do tendão do calcâneo com o uso da theraband®, ou mesmo com percentuais do peso corporal. O apoio do membro foi estimulado também a partir da 2ª semana de pós-operatório com exercícios de deambulação com o “robofoot”, progredindo para descarga total de peso sem a órtese na 7ª semana de pós-operatório.
Todas as atividades de reabilitação foram realizadas durante uma hora, três vezes por semana, no Serviço de Fisioterapia. Após o término do programa supervisionado de fisioterapia, os pacientes do grupo ACE receberam um documento impresso e treinamento para realização de um programa de exercícios domiciliares .
No grupo ACE, foi recomendada a realização de todos os exercícios.
A partir da 4ª semana de reabilitação (6ª semana de pós-operatório), foi acrescentado exercício resistido com faixa elástica (thera-band® vermelha) para os movimentos de eversão, inversão, plantiflexão, dorsiflexão, com duas séries de 15 repetições cada com uma sobrecarga correspondente a 5% do peso corporal. Até o final da 4 a semana de reabilitação, a força aplicada ao tornozelo durante os exercícios passivos de dorsiflexão foi determinada pelos valores obtidos na dinamometria transoperatória.
Na 5ª e 6ª semanas foram mantidas as séries, repetições e os movimentos, enquanto a carga foi aumentada para 10% do peso corporal por meio da utilização de uma thera-band® preta. A graduação da thera-band® foi baseada em tabela retirada do catálogo eletrônico da thera-band®, sendo que para cada “x” cm de estiramento da banda elástica corresponde a uma carga de “n” kg, que depende da cor da thera-band ®, espessura e o quanto a thera-band® é distendida.
A carga utilizada de 5% na 4ª e 10% na 5ª e 6ª semanas foi definida pelos pesquisadores, pois não foram encontrados dados na literatura relacionada à reabilitação do tendão do calcâneo com o uso da theraband®, ou mesmo com percentuais do peso corporal. O apoio do membro foi estimulado também a partir da 2ª semana de pós-operatório com exercícios de deambulação com o “robofoot”, progredindo para descarga total de peso sem a órtese na 7ª semana de pós-operatório.
Todas as atividades de reabilitação foram realizadas durante uma hora, três vezes por semana, no Serviço de Fisioterapia. Após o término do programa supervisionado de fisioterapia, os pacientes do grupo ACE receberam um documento impresso e treinamento para realização de um programa de exercícios domiciliares .
No grupo ACE, foi recomendada a realização de todos os exercícios.
Protocolo ACE de reabilitação
1ª Semana de fisioterapia - (terceira semana após a cirurgia):
• Retirar o robofoot
• Exercícios ativos livres de abdução, adução (Decúbito lateral) e flexão do quadril - MI oposto fletido apoiado para estabilizar - (2 séries de 15 repetições)
• Exercícios passivos e ativos de metatarsofalangianas e interfalangianas –realizar movimento completo - (2 séries de 15 repetições passivas / 2 séries de 15 repetições ativas)
• Exercícios passivos e ativos do tornozelo: (2 séries de 15 repetições passivas / 2 séries de 15 repetições ativas)
Inversão e eversão
Plantiflexão até o limite da dor
Dorsiflexão (até o limite determinado pelo dinamômetro)
• Marcha com sustentação parcial do peso (colocar Robofoot, marcha de 3 pontos – muletas ; pé operado ; pé saudável, sem avançar o pé operado)
• Crioterapia com compressão e elevação da articulação durante 20 minutos.
2ª Semana de fisioterapia - (quarta semana após a cirurgia):
• Exercícios ativos livres de abdução, adução (Decúbito lateral) e flexão do quadril (3 séries de 15 repetições)
• Exercícios passivos e ativos de metatarsofalangianas e interfalangianas (3 séries de 15 repetições cada)
• Exercícios ativos e passivos do tornozelo
Inversão e eversão (3 séries de 15 repetições)
Plantiflexão até o limite da dor - (2 séries de 15 repetições em cada posição)
Dorsiflexão (até o limite dinamômetro) com joelho estendido e com joelho fletido (até o limite determinado pelo dinamômetro) – (2 séries de 15 repetições em cada posição)
• Marcha com sustentação do peso (marcha de 2 pontos com duas muletas, com Robofoot)
• Crioterapia com compressão e elevação da articulação durante 20 minutos
3ª Semana de fisioterapia - (quinta semana após a cirurgia):
• Exercícios ativos livres de abdução, adução (Decúbito lateral) e flexão do quadril (3 séries de 20 repetições)
• Exercícios ativos e passivos de metatarsofalangianas e interfalangianas (3 séries de 20 repetições cada)
• Exercícios passivos e ativos do tornozelo:
- Inversão e Eversão (2 séries de 20 repetições)
- Plantiflexão até o limite da dor (2 séries de 20 repetições)
- Dorsiflexão (até limite dinamômetro) com joelho estendido e com joelho fletido (limite dinamômetro) – (2 séries de 20 repetições em cada posição)
• Alongamentos de dorsiflexores e plantiflexores de tornozelo – 3 repetições mantendo 20 seg
• Exercício flexão de joelho em ortostase (2 séries de 15 repetições)
• Treino de marcha com apoio total. (com Robofoot e somente uma muleta)
4ª Semana de fisioterapia - (sexta semana cirurgia)
• Exercícios ativos de abdução, adução (Decúbito lateral) e flexão do quadril (3 séries de 20 repetições) com 1kg
• Exercícios ativos de metatarsofalangianas e interfalangianas (3 séries de 20 repetições ativas)
• Exercícios passivos de invesão e eversão só com joelho estendido (2 séries de 20 repetições)
• Exercícios passivos de planti e dorsi, (até limite dinamômetro), com joelho fletido e estendido (2 séries de 20 repetições)
Exercícios resistidos de tornozelo, utilizando-se de uma faixa elástica (thera-band vermelha) como resistência para: eversão, inversão, plantiflexão, dorsiflexão, (2 séries de 15 repetições cada com 5% peso corporal).
• Alongamentos de dorsiflexores e plantiflexores de tornozelo. 5x de 20 seg
• Exercício ativo de flexão de joelho em ortostase (3 séries de 15 repetições) com 1kg.
• Treino de marcha com apoio total com robofoot
5ª Semana de fisioterapia - (sétima semana cirurgia)
• Exercícios ativos de abdução, adução (Decúbito lateral) e flexão do quadril (3 séries de 20 repetições) com 2kg
• Exercícios resistidos de tornozelo, utilizando-se de uma faixa elástica
(thera-band preta) como resistência para: eversão, inversão, plantiflexão, dorsiflexão (2 séries de 15 repetições cada – 10% peso corporal)
• Alongamentos de dorsiflexores e plantiflexores de tornozelo (5x 20seg)
• Exercício ativos de flexão de joelho em ortostase (3 séries de 20 repetições) com 2kg
• Transferências: látero-lateral, ântero-posterior, póstero-anterior
• Treino apoio unipodal
• Escada passo a passo
• Alongamento na prancha (3 repetições de 20 seg)
• Treino de marcha com apoio total sem robofoot
OBS: Amplitude de movimento liberada conforme tolerância
6ª Semana de fisioterapia - (oitava semana cirurgia)
• Exercícios ativos de abdução, adução (Decúbito lateral) e flexão do quadril (3 séries de 20 repetições) com 3kg.
• Exercícios resistidos de tornozelo, utilizando-se de uma faixa elástica (thera-band preta) como resistência para: eversão, inversão, dorsiflexão (2 séries de 15 repetições cada – 10% peso corporal)
Alongamentos de dorsiflexores e plantiflexores de tornozelo (5x 20seg)
• Exercícios de flexão de joelho em ortostase (3 séries de 20 repetições) com 3kg
• Exercício de agachamento com apoio bipodal, no espaldar (2 séries de 10 repetições)
• Exercício resistido de plantiflexão em ortostase com apoio bipodal (2 séries de 10 repetições)
• Equilíbrio unipodal na cama elástica (2 min)
1ª em pé cama elástica
2ª em pé cama elástica fle/ext/abd/adu.
3ª em pé cama elástica com bola
• Alongamento na prancha (3x20seg)
• Crioterapia com compressão e elevação da articulação durante 20 min
A incidência da ruptura do tendão de Aquiles está aumentando. Contudo, as evidências clínicas sobre as melhores abordagens terapêuticas possíveis ainda são escassas. Em pacientes selecionados, o tratamento conservador pode apresentar excelentes resultados. Nos casos refratários ao tratamento clínico ou com rupturas agudas, grandes ou recorrentes, indica-se conduta cirúrgica, com prognósticos variáveis.
Referências Bibliográficas
1. Strauss EJ, Ishak C, Jazrawi L, Sherman O, Rosen J. Operative treatment of acute Achilles tendon ruptures: An institutional review of clinical outcomes. Injury. 2006 Aug 29; [Epub ahead of print].
2. Assal M. Mini-invasive suture of Achilles tendon ruptures: a concept whose time has come. Rev Med Suisse. 2006 Jul 26;2(74):1792-7.
3. Grivas TB, Koufopoulos GE, Vasiliadis E, Polyzois VD. The management of lower extremity soft tissue and tendon trauma. Clin Podiatr Med Surg. 2006 Apr;23(2):257-82, v.
4. Chiodo CP, Wilson MG. Current concepts review: acute ruptures of the achilles tendon. Foot Ankle Int. 2006 Apr;27(4):305-13.
5. Seeger JD, West WA, Fife D, Noel GJ, Johnson LN, Walker AM. Achilles tendon rupture and its association with fluoroquinolone antibiotics and other potential risk factors in a managed care population. Pharmacoepidemiol Drug Saf. 2006 Nov;15(11):784-92.
6. Suchak AA, Spooner C, Reid DC, Jomha NM. Postoperative rehabilitation protocols for Achilles tendon ruptures: a meta-analysis. Clin Orthop Relat Res. 2006 Apr;445:216-21.
7. Costa ML, Shepstone L, Donell ST, Thomas TL. Shock wave therapy for chronic Achilles tendon pain: a randomized placebo-controlled trial. Clin Orthop Relat Res. 2005 Nov;440:199-204.
8. Garneti N, Holton C, Shenolikar A. Bilateral Achilles tendon rupture: a case report. Accid Emerg Nurs. 2005 Oct;13(4):220-3.
9. Young JS, Kumta SM, Maffulli N. Achilles tendon rupture and tendinopathy: management of complications. Foot Ankle Clin. 2005 Jun;10(2):371-82.
10. Leslie HD, Edwards WH. Neglected ruptures of the Achilles tendon. Foot Ankle Clin. 2005 Jun;10(2):357-70.
11. Movin T, Ryberg A, McBride DJ, Maffulli N. Acute rupture of the Achilles tendon. Foot Ankle Clin. 2005 Jun;10(2):331-56.
12. Jarvinen TA, Kannus P, Maffulli N, Khan KM. Achilles tendon disorders: etiology and epidemiology. Foot Ankle Clin. 2005 Jun;10(2):255-66.
13. Cretnik A, Frank A. Incidence and outcome of rupture of the Achilles tendon. Wien Klin Wochenschr. 2004;116 Suppl 2:33-8.
14. Lawrence SJ, Grau GF. Management of acute Achilles tendon ruptures. Orthopedics. 2004 Jun;27(6):579-81.
15. Lynch RM. Achilles tendon rupture: surgical versus non-surgical treatment. Accid Emerg Nurs. 2004 Jul;12(3):149-58.
16. Cullen NP, Haddad FS. Achilles tendon rupture: still not fully understood. Hosp Med. 2004 May;65(5):262-3.
Tese de Mestrado
Ott Rafael Duvelius "Efeitos de um programa de reabilitação acelerado após o tratamento cirúrgico da ruptura aguda do tendão de Aquiles" Pontifícia Universidade Católica do Rio Grande do Sul 2010.


















Agradeço a generosidade de seus esclarecimentos. Acabo de passar por cirurgia devido à ruptura total do tendão de aquiles. Gostaria de saber se, uma vez seguindo estas orientações e praticando diariamente os exercícios recomendados é possível descartar as sessões de fisioterapia em estabelecimentos afim. Seria possível desenvolver tais exercícios em academias de ginásticas seguindo esta orientação?
ResponderEliminarPossuo aparelho que emite raios ultra-violeta ou infra-vermelho. Tais tratamentos são recomendáveis? Grato
Olá, seu artigo parece ser o mais completo que encontrei a respeito da ruptura de tendão de aquiles. parabéns!. confira apenas a ultima figura, com o protocolo de fisioterapia, ela parece estar sobrecarregando o membro afetado muito cedo. Rompi meu tendão e acredito que não conseguirei realizar alguns exercícios do quadro na primeira semana. ACHO (como paciente, portanto não tenho certeza nem base científica para afirmar) que é sobrecarregar muito cedo o tendão.
ResponderEliminarParabéns ! Como é bom conhecer e ver pessoas que pensam no próximo. Uma verdadeira aula de Mestrado, claro, levando em conta algumas particularidades próprias de cada pessoa. Obrigado pela aula. Estou cirurgiado há 6 dias, ruptura total do tendão de Aquiles, 10 cm de enxerto, já retirei a robofoot no segundo dia pós cirurgia, por orientação médica e fiz os movimentos de forma gradual com os dedos e tornozelo. Minha máxima atenção é JAMAIS colocar o peso do corpo no pé cirurgiado. Ah, tenho 65 anos de idade e caminhava e corria diariamente 12 km por dia antes do rompimento. Espero brevemente, estar fazendo a mesma coisa. Abraços.
ResponderEliminarBem completo este blog. Na época que rompi o meu tendão não o encontrei nas minhas pesquisas :(
ResponderEliminarEscrevo um blog também mas apenas com a minha experiência sem partes técnicas: http://tendaoaquiles.wordpress.com/
Tive uma lesão no tendão há 1 ano atrás. Uma perda de 50% do tendão na área lesionada, não fiz cirurgia e nem fisioterapia, porém, sinto dores no local. Consigo andar e correr, mas incomoda. A fisioterapia ainda pode ser uma solução pra isso??
ResponderEliminarGrato
Excelente matéria, bem completa e esclarecedora, certo que recomenda o acompanhamento de um profissional (fisioterapeuta), muito obrigado por compartilhar seu conhecimento, grato.
ResponderEliminarIncrível, melhor matéria na net encontrada em português !
ResponderEliminarParabéns.
Ainda procuro quais os melhores aparelhos de fisio, não procedimentos fisioterpapicos de exercício.
Fiz a tenorrafia faz três meses, já estou andando bem porém o inchaço no tornozelo segue bastante grande, meu ortopedista recomendou drenagem linfática para auxiliar.
ResponderEliminarParabéns pelo texto, realmente é o melhor e mais completo que vi na internet.