1. INTRODUÇÃO
O tronco nervoso por passar por um canal ou orifício ósseo está sujeito a frequentes perigos. Perigo este que pode comprometer a função motora, a sensibilidade e o funcionamento normal de um órgão e seu sistema. Qualquer alteração que comprometa a condução normal dos estímulos através da medula espinhal pode gerar patologias, dentre elas Síndromes. Como a que será estudada a Síndrome da Cauda Eqüina, que é a injúria dos nervos ainda dentro do cordão medular quando eles formam uma ramificação similar a um "rabo de cavalo" ao sair da região lombar.
Neste estudo veremos a anatomia e a fisiologia da cauda eqüina, como ocorre o comprometimento desta e seus sintomas associados. Faremos uma abordagem do tratamento convencional e principalmente o fisioterápico, que tem como objetivo através de um programa de reabilitação proporcionar maior independência ao paciente e promover melhor reintegração do mesmo dentro de sua comunidade.
Este estudo tem como relevância informar a importância do tratamento fisioterápico na recuperação do paciente com a Síndrome da Cauda Eqüina e como este trabalho pode trazer uma melhora no quadro clínico e no bem estar do paciente.
2. ANATOMIA E FISIOLOGIA DAS RAÍZES DA CAUDA EQÜINA
A medula espinhal acaba no nível da vértebra L1, são necessárias longas raízes pelos axônios que vão do término da medula para sair pela coluna vertebral lombo-sacra. Essas longas raízes formam a cauda eqüina, na parte inferior do canal vertebral.
A cauda eqüina constitui a ligação entre o sistema nervoso central e o periférico. A cauda eqüina localiza-se no líquido cerebroespinhal, onde existe uma determinada organização estrutural.
Lateralmente, as raízes pareadas apresentam uma raiz ventral (motora) e uma raiz dorsal (sensitiva), que inclui o gânglio dorsal, e atravessam o canal espinhal através dos canais radiculares. As raízes da cauda eqüina tem pouco tecido conectivo, não apresentando barreira de difusão na sua superfície. Já as raízes localizadas nos canais radiculares apresentam um estroma conectivo, incluindo as bainhas das raízes.
A vascularização das raízes vem de vasos centrais e periféricos, não apresentando vascularização segmentar. Parte de sua nutrição é feita pela difusão de elementos nutritivos do líquor. Já o gânglio espinhal apresenta uma microvascularização abundante. A quantidade de colágeno no endoneuro das raízes é cinco vezes menor do que os nervos periféricos. Parece não haver vasos linfáticos no endoneuro das raízes e nervos periféricos.
3. A SÍNDROME DA CAUDA EQÜINA
A síndrome da cauda eqüina pode ser definida como a perda parcial ou total da função urinária, intestinal e sexual devido à compressão da cauda eqüina na região lombar. A lesão produzida é do tipo neurônio motor inferior ou paralisia flácida.
Neste tipo de lesão não há a condução do estímulo de forma completa, até a medula espinhal e os reflexos e o tônus muscular permanecem diminuídos ou ausentes (flácidos). A lesão na maioria dos casos é de forma incompleta, tem preservação parcial da sensibilidade e da função motora, não ocorrem hipertonia muscular e hiper-reflexia porque os motoneurônios superiores estão intactos.
Quando a compressão é na região lombossacra, ocorre anestesia perineal, disfunção urinária e intestinal e perda da função sexual, com paralisia do assoalho da pequena pelve. O tipo de restrição que ocorre na bexiga e intestino pode ser problemática, principalmente para as mulheres, que podem apresentar dificuldade na drenagem urinária e incontinência urinária. Se a compressão ocorrer num nível mais alto pode haver paresia ou paralisia dos membros inferiores. As causas mais comuns são a hérnia discal extrusa em um canal estenótico e a estenose do canal lombar de qualquer etiologia.
A síndrome da cauda eqüina pode ser aguda com a paralisia ocorrendo em horas ou dias, ou ser crônica, com seu início não bem definido, ocorrendo em meses ou anos. O tipo agudo com mais freqüência ocorre na hérnia discal e o crônico na estenose do canal. A cauda eqüina aguda também pode ocorrer em tumores, infecções e fraturas. Na maioria dos casos a hérnia de disco ocorre entre L4-L5 e L5-S1, mas a probabilidade de ocorrer a síndrome da cauda eqüina é nas hérnias mais altas. Esta síndrome também foi descrita na hérnia intradural.
Existem três tipos de pacientes com a síndrome da cauda eqüina aguda: (1) casos agudos sem sintomas prévios; (2) casos com historia de lombociatalgia antes do início agudo da retenção urinária; (3) casos com lombociatalgia que desenvolve retenção urinária num intervalo curto. Este último grupo de pacientes deve procurar atendimento médico de urgência e ser internado com lombociattalgia aguda. Nestes casos pode haver a incidência de erro de diagnóstico ao associar a retenção urinária ao uso de narcóticos e ao repouso.
4. EFEITO DAS DISFUNÇÕES DECORRENTES DA SÍNDROME DA CAUDA EQÜINA SOBRE O FUNCIONAMENTO DOS ÓRGÃOS PÉLVICOS.
O controle do funcionamento vesical, retal e sexual depende do nível de lesão medular. Como a síndrome da cauda eqüina lesiona as raízes lombares e sacras, produzem os efeitos das lesões dos motoneurônios inferiores. Devido as lesões estarem nos níveis de S2 a S4 da medula espinhal ou aferentes e ou eferentes parassimpáticos. Lesões completas e incompletas que atingem qualquer parte do circuito reflexo para esvaziamento da bexiga, isto é, nos níveis medulares S2 e S4 ou os aferentes e ou eferentes parassimpáticos,produzem bexiga flácida e paralisada, como foi citado anteriormente.
Quando a bexiga se enche, e estiramento da parede vesical é detectado por propricceptores, impulsos relacionados ao grau de repressão vesical são transmitidos para o centro reflexo na medula sacra e os impulsos eferentes dão início ao esvaziamento.
Os impulsos parassimpáticos eferentes estimulam a contração da parede vesical e eferentes somáticos (S2 a S4) abrem o esfíncter externo. Esse mecanismo fica inibido na Síndrome da Cauda Eqüina. A bexiga flácida e paralisada se enche em demasia com a urina e quando não mais pode ser distendida, a urina começa a gotejar.
O controle retal e dos órgãos sexuais é igualmente afetado na Síndrome, porque as conecções reflexas parassimpáticas para esses órgãos ficam localizados também nos neveis de S2 a S4. Uma lesão nesta região leva o indivíduo a não ter conhecimento da distensão retal e não ter controle voluntário sobre os esfíncter.
O controle retal ocorre através de uma atividade reflexa, que começa com o enchimento e distensão do cólon sigmóide e reto, quando impulsos aferentes são gerados e passam ao centro espinhal sacro no cone medular. Impulsos eferentes emanam do centro sacro, levando ao processo de evacuação quando o sigmóide e reto se contraem em conjunção com um relaxamento sinérgico do esfíncter anal. Após o esvaziamento do canal, o esfíncter anal e o elevador do ânus se contraem e há relaxamento do reto e cólon inferior. Esse processo repete-se até que todo o intestino inferior esteja vazio. Em condições de repouso, o esfíncter anal externo mostra atividade contínua e contração.
Entretanto, essa atividade está ausente durante a compressão da Cauda Eqüina, principalmente nas lesões completas (na fase de choque), onde há a perda da função gastrointestinal reflexa e a presença de íleo paralítico (onde geralmente envolve o estômago e o cólon também). Isso pode durar dois ou três dias. Em alguns pacientes os sons intestinais podem estar ausentes por vários dias.
Em relação à disfunção sexual, podemos dizer que o desejo sexual permanece intacto em ambos os sexos, embora possa haver uma redução da libido causada por fatores psicológicos na fase de adaptação a lesão. Na Síndrome da Cauda Eqüina, os homens promovem ereções psicogênicas, quando a lesão é incompleta, e ereções reflexogênicas nas lesões completas. Ereções reflexogênicas ocorrem em resposta a estimulação física externa da genitália ou períneo. Há a necessidade de um arco reflexo intacto (mediado através de S2, S3 e S4).
As ereções psicogênicas ocorrem através da atividade cognitiva como fantasias eróticas. São mediadas desde o córtex cerebral através dos centros medulares sacrais ou tóraco-lombares. A capacidade de ereção pode vir a melhorar lentamente no primeiro ano pós-lesão, a maioria dos homens conseguem obter algum tipo de atividade erétil pós-lesão. Os portadores de lesão incompletas, que é o caso mais freqüente na Síndrome da Cauda Eqüina, conseguem ter a ejaculação. O que pode ocorrer é uma ejaculação retrógrada , onde o orgasmo não acompanha a ejaculação, tendo uma sensação de paraorgasmo. Nas mulheres freqüentemente, as sensações na área genital estão ausentes, nas lesões completas, assim como nos homens. A movimentação pélvica está limitada e também a lubrificação, em lesões incompletas, em mulheres.
5. FATORES QUE DESENCADEIAM A SÍNDROME DA CAUDA EQÜINA
A Síndrome da Cauda Eqüina ocorre por diversos fatores desencadeantes como a estenose lombar, a hérnia de disco, tumores, fraturas, infecções etc...
5.1. ESTENOSE LOMBAR
Quando um tronco nervoso deve atravessar um canal ou orifício, ou é obrigado a passar por uma goteira do esqueleto, a sua integridade está exposta a freqüentes perigos. É uma falha que, mesmo na admirável construção do nosso corpo, a natureza não soube evitar. O delicado material do mais nobre tecido do organismo acomoda-se mal ao ambiente inelástico da parede óssea correndo sério risco de sofrer compressões como no caso de uma estenose.
A estenose espinhal foi descrita em 1976, por um grupo de ortopedistas como sendo qualquer tipo de estreitamento do canal espinhal, canal radicular ou forame intervertebral. O estreitamento pode ser local, segmentar ou generalizado e pode ser ocasionado por uma estrutura óssea, partes moles ou ambos.
A estenose lombar ocorre em segmentos móveis. O movimento anormal do segmento motor, em geral devido a doença degenerativa do disco intervertebral, provoca a formação de osteófitos, hipertrofia do ligamento amarelo e protusão discal com o conseqüente estreitamento do canal vertebral.
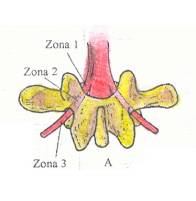
No que diz respeito a localização a estenose lombar pode ser central ou lateral. Na estenose lateral existe a diminuição do canal radicular que pode ser dividido em 3 zonas. A zona 1 é a área situada sob a apófise articular superior, medial ao pedículo, chamada de zona sub-articular; a zona 2 é a zona foraminal; a zona 3 é a zona extra foraminal.
O segmento anatômico pode ser dividido em 3 níveis:
1. Nível disco
2. Nível forame
3. Nível pedículo
As alterações que provocam a estenose do canal lombar ocorrem no nível do disco. Neste nível as estruturas que contribuem para a estenose do canal são: o ligamento amarelo, suas porções laminar e articular, as articulações interapofisárias e o disco intervertebral. Ao nível do disco, os fatores que são importantes para a compreensão da anatomia patológica lombar são: a forma do canal, onde há 3 formas, a de trevo, a triangular e a ovóide. Cerca de 15% da população tem a forma em trevo, que a forma que mais pré-dispõe as alterações degenerativas; alterações degenrativas como a protusão discal, hipertrofia ou pregueamento do ligamento amarelo e formações osteofitárias; e a espondilolistese que provoca um efeito guilhotina do canal vertebral. Todos fatores ocasionam a estenose do canal lombar, diminuindo o espaço útil para a cauda eqüina.
5.2. A HÉRNIA DISCAL
A hérnia de disco é uma das principais causas da Síndrome da cauda eqüina aguda. A hérnia ocorre devido a uma diminuição no conteúdo dos proteoglicanos no disco intervertebral, esses são os principais responsáveis pela hidratação do núcleo pulposo, dando a propriedade de gel do mesmo, fazendo com que as pressões no anel sejam distribuída de forma uniforme. Com diminuição da pressão de embebição do disco, maior pressão é transmitida as fibras do ânulo, o núcleo perde suas propriedades hidráulicas, de verdadeiro amortecedor das pressões, e as fibras do ânulo são mais susceptíveis a ruptura.
Qualquer fator como excesso de peso ou má postura leva a estrusão desse núcleo, dando origem a hérnia discal.
Hérnia de Disco
5.3. FRATURA
A fratura é considerada uma lesão traumática, esta pode ser de originada em acidentes automobilísticos, queda de altura, mergulhos, por ferimentos com armas brancas, com ferimento com arma de fogo (projétil).
Ao ocorrer um trauma vertebral, ou seja, uma fratura, uma ou mais vértebras podem se deslocar, provocando uma compressão sobre a cauda eqüina. Normalmente ocorre com as fraturas abaixo do nível de L2.
5.4. TUMOR E INFECÇÕES
Alguns tumores como ósseos, ou até mesmo tumor de vaso, podem comprimir a cauda eqüina causando lesão e comprometimento das funções dos órgãos e sistemas da pelve e movimentos e sensibilidade nos membros inferiores. Algumas infecções, causadas por vírus ou bactérias também podem acometer a cauda eqüina, desencadeando a Síndrome.
6. FISIOPATOLOGIA DA COMPRESSÃO DAS RAÍZES DA CAUDA EQÜINA
Foram feitos estudos para se descobrir as alterações provenientes da compressão na cauda eqüina. O experimento foi realizado em animais.
Observando um modelo experimental de compressão da cauda eqüina no porco, Olmarker e Cols. Mostraram alterações na circulação venosa com pressões de 10mmHg. Alterações da condução neural foram obtidas com pressões de 50-74mmHg após 2 horas de compressão. Com pressões de 100-200mmHg havia bloqueio total da condução neural, com grau variado de recuperação quando se retirava a compressão. As alterações da propagação do impulso nervoso são dependentes da pressão sanguínea, sendo que o limiar de propagação do impulso diminui com a hipotensão.
Freqüentemente a estenose central ocorre em mais de um nível, e existe a associação da estenose central com a lateral. Nestes casos pode haver um distúrbio maior da nutrição e função das raízes.
7. QUADRO CLÍNICO
O quadro clínico clássico é o da anestesia em sela, retenção urinária, obstipação, ciatalgia contínua e anestesia plantar. Nestes casos, existe anestesia na distribuição dos nervos sacrais (nádegas, períneo, escroto, lábios, pênis e clitóris) e dependendo do nível de compressão, também se pode observar diminuição da sensibilidade nas pernas e pés. O exame físico mostra ausência do reflexo anal e bulbocavernoso, com graus variados de hiporreflexia e de paresia dos membros inferiores. A paralisia da bexiga pode ocorrer sem dor no membro inferior e a ciatalgia pode ser unilateral. O sinal de Lasegue bilateral pode ser positivo. No exame do abdome pode haver distensão da bexiga.
Na Síndrome da Cauda Eqüina crônica os achados clínicos são mais sutis. Pode haver diminuição do tônus retal e a sensibilidade perineal estar alterada. Os achados do exame neurológico podem ser normais em repouso e presentes com o caminhar ou com a manobra de extensão da coluna lombar. Pode ocorrer associação de dor na virilha perineal, vulvar ou testicular, incontinência urinária ou urgência miccional de início gradual durando meses ou nos.
Esses sintomas podem não estar associados à claudicação neurogênica. É comum a lombociatalgia crônica.
A dor pode ser causada pela compressão aguda ou dilaceramento das raízes nervosas. Freqüentemente a dor de raiz nervosa é descrita como aguda, lancinante, em queimação, ou penetrante, e tipicamente segue um padrão de dermátomos, ocorre muito nesta Síndrome pela elevada distribuição de raízes nervosas.
O tratamento da dor de raiz nervosa é um problema clínico perturbador. Foram sugeridas abordagens múltiplas, com graus variáveis de êxito. O tratamento conservador envolve a terapia medicamentosa e a estimulação elétrica nervosa cutânea. Intervenções cirúrgicas para a dor mais grave e debilitante são: secções da raiz nervosa (neurectomias) e rizotomias posteriores.
8. DIAGNÓSTICO
A história e o exame físico fazem a suspeita diagnóstica da Síndrome da Cauda Eqüina. Existe uma série de exames subsidiários que nos permite confirmar o diagnóstico, bem como planejar o tratamento. Os exames são radiografia simples, a tomografia computadorizada axial, a ressonância magnética e os estudos eletrofisiológicos. No raio X, o médico poderá observar comprometimento das raízes nervosas, por alterações degenerativas, como formação osteofitárias, retrolistese, estenoses e outras.
A mielografia seguida de uma tomografia computadorizada axial tem sido o exame mais usado para o diagnóstico, quando se trata da Síndrome da Cauda Eqüina proveniente de uma estenose lombar. A tomografia computadorizada é um bom método para avaliação das causas ósseas e partes moles. Detecta alterações como o canal em trevo, hipertrofia das alterações interapofisárias, algumas deformidades como a escoliose que pode estar promovendo uma compressão das raízes da cauda, fragmentos de fratura e fraturas pós-truma. Em geral a Tomografia computadoriza é realizada entre os níveis de L3 - S1 em cortes axiais de 5 mm. Nos casos de estenose o rastreamento tem que ser realizado de L1 - S1.
A ressonância nuclear magnética é o único exame que permite a aquisição de imagens em vários planos, sendo os mais usados os planos sagitais e axiais.
A eletroneuromiografia é muito importante e útil, pois através desse exame podemos observar o grau de comprometimento da raiz nervosa.
No caso de possível hérnia discal, o diagnóstico é dado através da ressonância nuclear magnética ou a tomomielografia.
8.1 DETERMINAÇÃO DO NÍVEL NEUROLÓGICO
A American Spinal Injury Association (ASIA), desenvolveu um protocolo padronizado. Os pontos chaves são testados com um alfinete e com um chumaço de algodão.
* O alfinete - Determina o agudo e o rombo.
* O algodão - localizar o tato ligeiro.
São recomendados ainda testes de sensibilidade profunda e da posição. Os resultados dos testes são listados no protocolo.
Existe uma classificação chamada Medida de Independência Funcional (MIF) foi adicionada recentemente no processo de avaliação do paciente. Este método é usado para monitorizar e avaliar o progresso com tratamento. Ele mede as atividades de vida diária nas áreas de cuidados pessoais, controle esfincteriano, mobilidade, locomoção e comunicação social. Atividades como o comer, higiene pessoal e o vestir são calculadas numa escala que mede o nível de dependência / independência.
Realizar um exame neurológico acurado e completo e determinar o nível neurológico da lesão ajuda a estabelecer metas reais para um programa de reabilitação que vise proporcionar maior independência ao paciente e promover melhor reintegração do mesmo dentro de sua comunidade.
9. PROGNÓSTICO
O potencial para a recuperação da lesão esta diretamente relacionado a extensão da lesão. Nos casos de lesões incompletas, que é a mais comum na Síndrome, é observada alguma evidência de função sensitiva e/ou motora abaixo do nível da lesão medular, depois que o choque espinhal cedeu. Os sinais iniciais de uma lesão incompleta podem estar indicados por um "sacro preservado" (sensação perianal, tônus no esfíncter retal, ou flexão ativa dos dedos dos pés). As lesões incompletas também podem apresentar-se com pontos ou áreas disseminadas de função sensitiva e motora.
É importante observar que na maioria dos casos de lesões incompletas a melhora começa que imediatamente após a cessação do choque espinhal. Muitos pacientes terão alguma melhora progressiva do retorno muscular. Pode ser mínima, ou, menos freqüentemente, dramática, usualmente se tornando aparente durante os primeiros (e diversos) meses após a lesão. Com uma consistente progressão do retorno da função (diária, semanal ou mensalmente), maior recuperação poderá ser esperada ao nível desta mesma velocidade, ou numa base ligeiramente mais lenta. Avaliações meticulosas e freqüentes das funções sensitivas e motoras que neste período propiciarão importantes informações para o progresso da recuperação.
Com o tempo, a velocidade de recuperação cairá, sendo alcançado um platô. Quando este platô é atingido, e não é observada atividade muscular por diversas semanas ou meses, não deve esperar que no futuro ocorram recuperações adicionais.
10. TRATAMENTO
O tratamento dos pacientes com lesão na cauda eqüina necessita de consideração especial.
10.1 TRATAMENTO CONVENCIONAL
No tratamento convencional é realizada a manobra com a manipulação de Crede / Valsalva, para que os pacientes possam urinar, devido a presença de uma bexiga arreflexiva (não contrátil).
Existem pacientes que através de uma avaliação urodinâmica mostraram esfíncter uretral externo intacto, e, portanto esses pacientes podem conseguir urinar gerando altas pressões intravesicais.
A catetização intermitente é começada a cada quatro ou seis horas, e com restrição hídrica a cerca de 1,5 litro por dia, esses pacientes podem ser tratadas com três catetizações por dia.
A catetização intermitente pode ocasionar uma infecção. Neste caso é indicado o uso de antibiótico adequado principalmente nos primeiros 3 dias, a fim de prevenir a disseminação da infecção uretral.
A fim de reduzir a incontinência de esforço. A paciente é encorajada e treinada para esvaziar a bexiga pela manobra de Crede /
Valsalva periodicamente. O fracasso do tratamento com catetização intermitente usualmente resulta em colocação em longo prazo de um cateter de demora.
Procedimentos neurocirúrgicos tais como bloqueios seletivos de raízes nervosas sacras e rizotomias podem ser indicadas a fim de converter uma bexiga reflexa (contrátil) em bexiga arrefléxica, a qual, conforme mencionado acima, pode ser facilmente controlada pela manobra de Crede/Valsalva.
Pode ser administrado anti-inflamatórios e analgésicos. Os anti-inflamatórios são de origem não hormonal. Todos os anti-inflamatórios podem ter efeitos colaterais sendo os mais comuns os gastrointestinais e renais.
O uso de analgésico é importante tanto na fase aguda como crônica.
Deve ser feito a descompressão dos elementos neurais através da cirurgia. No caso de uma hérnia de disco unilateral é realizada uma laminectomia unilateral.
Quando existe uma estenose associada, a laminectomia é bilateral.
Nos casos agudos a cirurgia deve ser de urgência, e os melhores resultados cirúrgicos ocorrem nos casos operados nos três primeiros dias do início do quadro. Não houve correlação entre a duração do quadro clínico e o resultado cirúrgico. Nos casos de Síndrome da Cauda Eqüina crônica a descompressão não deve ser feita de urgência e o Paciente deve ter uma avaliação clínica completa. Nos casos agudos raras vezes o paciente se recupera totalmente, independente do intervalo entre o início do quadro e a descompressão cirúrgica. A ciatalgia bilateral é considerada sinal de mau prognóstico. A persistência da anestesia em sela é sinal que a função esfincteriana persistirá alterada. Nos casos crônicos a recuperação é lenta e incompleta. Deve-se explicar ao paciente que a cirurgia tem como objetivo impedir a piora do quadro clínico.
Fase Aguda
O esvaziamento intestinal também deve ser realizado através da estimulação proveniente de massagens abdominais no sentido horário ou uso de estimulação elétrica transcutânea.
Quando houver a volta da atividade intestinal deve-se introduzir o estímulo retal com supositórios neutros ou toque retal diariamente, após as grandes refeições. A dieta deve ser equilibrada é rica em fibras, acompanhada de uma ingestão líquida diária, em torno de 2 litros. Quando as manobras forem ineficazes, utiliza-se laxativos suaves por agentes ativos de superfície.
Fase Crônica
Iniciar precocemente a reeducação intestinal na posição sentada, que favorece o esvaziamento intestinal. Manter ingestão hídrica diária em torno de 2000 ml, de acordo com o programa de reeducação vesical e dieta hipercalórica, hiperprotéica e rica em fibras.
O uso de supositórios de glicerina e estimulação digital deve ser mantido nesta fase para se estimular os reflexos de evacuação.
Deve-se instituir horários regulares de refeições. No treinamento intestinal e regulação e regularidade dos movimentos intestinais são os objetivos mais importantes. Deve-se buscar a continência e a atividade intestinal socialmente aceitável e evacuações regulares com fezes de consistência adequada. O hábito intestinal pode ser diário, em dias alternados ou a cada três dias.
A manobra de Crede para os homens é recomendável que seja feita sentado para o esvaziamento vesical e o intestinal simultaneamente.
Esse programa deve ser mantido em períodos longos para se obter uma boa reeducação intestinal.
No que diz respeito ao tratamento para as disfunções sexuais é feito injeções de papaverina ou implantes cirúrgicos, no caso dos homens. Com o intuito de promover uma melhor ereção. Nas mulheres pode-se fazer o uso de lubrificantes artificiais. As alternativas para se manter um ato sexual, como beijos, sexo orogenital, uso de estímulos manuais em áreas genitais e não genitais vibradores podem e devem ser largamente estimulados e usados para que se tenha satisfação sexual em ambos os sexos.
Obs.: Na fase aguda o paciente deve fazer repouso de uma semana. Com a melhora do quadro e principalmente da dor orienta-se o paciente para controlar sua atividade física na medida de suas possibilidades.
10.1.1 Retreinamento Intestinal
Os pacientes que saíram da fase de choque, na Síndrome da Cauda Eqüina, tratam seu intestino com remoção manual em uma escala diária ou em dias alternados.
Esses pacientes podem começar a ter evacuações intestinais acidentais quando começam a usar um aparelho tutor ou a caminhar nas paralelas. Aumentar a freqüência dos cuidados intestinais de dias alternados para diariamente, acompanhando por instruções para manter fezes firmes através do controle da dieta, pode eliminar os acidentes.
Quando a tolerância a sentar-se permitir, o paciente deve receber tratamento intestinal em uma cadeira higiênica para permitir que a gravidade ajude na evacuação intestinal. A massagem do abdômen a partir da direita para a esquerda também pode facilitar a movimentação das fezes para o trato inferior. Nas ocasiões em que não são evacuadas fezes com os métodos convencionais, o paciente pode necessitar experimentar um laxante brando e repetir o programa intestinal 8 a 10 horas mais tarde.
10.1.2 Acompanhamento
Todos os pacientes necessitam seguimento urológico periódico pelo resto da vida. Durante o primeiro ano após a alta, revê-se o nitrogênio uréico sanguíneo, urucultura (e sensibilidades), e o bem estar geral do paciente. Catetizações desnecessárias para verificar a urina residual em alguém que não mostre nenhuma evidência clínica de retenção de urina, infecção ou litíase podem não ser justificadas. Em pacientes assintomáticos sob os demais aspectos cuja urodinâmica foi anteriormente estudada, em vez de pielografia intravenosa anual de rotina, a renografia por radioisótopos para função renal, sonografia e radiografia simples do abdômen podem ser suficientes para o acompanhamento. A sonografia transretal linear é considerada muito útil, como uma modalidade não invasiva, para o acompanhamento visando determinar a urina residual e qualquer obstrução vesical.
10.2 TRATAMENTO FISIOTERÁPICO
O tratamento mais utilizado é o conservador, que é um tratamento repetitivo e requer um alto grau de disciplina, perseverança e motivação, precisando muitas vezes da interferência do fisioterapeuta não só como especialista mais também como incentivador para que trabalho seja realizado com sucesso.
Os tratamentos conservadores consistem em exercícios e eletroestimulação. As contrações simples do assoalho pélvico podem ser ensinadas e praticadas, desde que o paciente seja capaz de contrair voluntariamente a musculatura pélvica.Com prevenção pode ser usado um perineômetro (dispositivo usado para medir a pressão dentro da vagina) para evitar a resistência e melhora e o biofeedback motiva a prática dos exercícios.
10.2.1 Exercícios de Contração do Assoalho Pélvico
Antes de instruir o paciente sobre o modo de realizar as contrações é preciso determinar, além de qualquer dúvida se o paciente é capaz ou não de ativar voluntariamente os músculos corretos. As contrações dos músculos glúteos, adutor do quadril e abdominal, a retenção fôlego e até o abanamento do abdome tem sido confundido com contrações da musculatura do assoalho pélvico. A capacidade de contrair os músculos elevadores do ânus deve tecnicamente ser estabelecido de maneira objetiva pelo fisioterapeuta, como parte do exame inicial.
Se após uma cuidadosa instrução houver incapacidade de contração voluntária, deve-se tomar providências para reeduca-la. Isso, usando os meios adicionais que mais se adequarem, por exemplo, estimulação elétrica.
O ensino das contrações do assoalho pélvico, para o paciente praticar de modo regular sem auxílio é uma tarefa muito difícil exigida pelo fisioterapeuta já que os músculos não estão diretamente visíveis.
Na posição inicial as contrações podem ser feitas em qualquer posição, porém, a mais adequada é estar sentada em uma cadeira dura e inclina-se para frente para apoiar os antebraços nos joelhos, com as coxas e pés afastados. O períneo fica contra o assento da cadeira, de modo que há um feedback do estímulo sensorial do períneo, e uma mudança de sensação é geralmente visível sobre a saída pélvica durante a contração.
Na primeira sessão pede-se ao paciente para manter uma contração com força até que ele sinta a fraqueza muscular.
A linguagem de estímulo deve ser escolhida de modo específico para cada paciente utilizando palavras e imagens de fácil entendimento
* Comprima, solta, comprima, solta;
* Comprima o assoalho para cima e para baixo, segure e solte;
* Interromper a urina;
* Tentar contrair toda vez que espirrar, tossir ou rir pode evitar vazamento, quando os músculos estiverem mais hipertônicos.
Se sentir dificuldade estando sentado ou deitado realizar exercícios em pé com pernas ligeiramente afastadas.
O paciente precisa de estímulos regulares para aumentar a extensão, intensidade e o número de contrações repetidas. Deve ser usado um certo número de posições, trabalhando mais as que costuma ocorrer vazamento.
10.2.1.1 Incontinência Fecal
Quando o paciente se queixa de incontinência amorretal ou de urgência para defecar é muito importante a intervenção de um tratamento adequado, por é um problema embaraçoso que leva o paciente a situações desagradáveis e até mesmo o afastamento do convívio social. Alguma recuperação pode ocorrer com exercícios regulares do assoalho pélvico a resistência do mesmo pode chegar a um nível razoável. Caso não haja capacidade de contração devem ser utilizados métodos interferenciais que são os mesmos utilizados na incontinência urinária, porém não apresentando tanto êxito. Já o estímulo com eletrodo anel tem mostrado ser benéfico (Scokier, 1989). Podendo ser um recurso útil no auxílio do tratamento tanto como dispositivo do biofeedback para ensinar o controle do esfíncter anel de início, como um método para fortalecer os músculos.
A contração do músculo elevador do ânus inibe diretamente o centro de micção e a urgência de esvaziar a bexiga pode ser controlada.
10.2.1.2 Biofeedback
É um equipamento que é conectado no paciente por sensores onde se solicita ao paciente a contração da musculatura do assoalho pélvico e os sinais de atividade elétrica dos músculos são mostradas em um monitor em proporção a intensidade e duração da contração dando ao terapeuta e ao paciente o feedback do comportamento da musculatura permitindo a reeducação e obtenção de resultados satisfatórios, qualidade da musculatura, aumento do controle miccional e fecal e aumento do prazer sexual. É esperado que eu seria para motivar o paciente à prática e também agir no sentido de fazer contrações mais fortes e mais longos.
É contra-indicado em hipertonia total do assoalho pélvico já que é necessário a contração da musculatura para que haja a transmissão da atividade elétrica para o monitor do aparelho.
10.2.1.3 Estímulo Muscular Elétrico
Em geral os fisioterapeutas têm utilizado a estimulação elétrica na reabilitação de pacientes que têm dificuldade em realizar a contração voluntária dos músculos do assoalho pélvico. Afirma-se que pela aplicação de sinais de corrente elétrica é possível reassumir o controle normal entre nervo e músculo em uma unidade motora.
A aplicação é feita por eletrodos nos métodos de quatro pólos e de dois pólos.
10.2.1.4 Tratamento Persistente
Quando apesar de todo tratamento repetido e exaustivo o paciente continua com algum grau de incontinência os esforços devem ser dirigidos no sentido do tratamento e achar a melhor solução para cada caso específico. O terapeuta pode ser capaz de produzir um pouco mais de resistência ou limite de movimento para permitir ao paciente tornar-se mais independente. Dando a ele condições de sair de casa e aproveitar a vida, pois a incontinência leva a uma privação social que desencadeia a depressão.
11. CONCLUSÃO
Neste estudo, concluímos que apesar da Síndrome da Cauda Equina ser uma patologia não muito conhecida até mesmo pelos elementos da área da saúde, tem-se ocorrido de certa forma freqüente. Esta ocorre de forma secundária a alterações, como as degenerativas da coluna vertebral, precisamente a nível lombo-sacral, fraturas, hérnias discais, tumores e outras.
A fisioterapia vem buscando meios de minimizar os efeitos decorrentes da Síndrome, bem como promover uma melhor qualidade de vida e o retorno precoce do paciente as suas atividades diárias.
|